Gehwol Diabetes-Report 2021/22
Einem Drittel der Diabetiker ist nicht klar, dass den Füßen besondere Aufmerksamkeit geschenkt werden muss. Kontrolluntersuchungen werden häufig nicht wahrgenommen, empfohlene Maßnahmen zur Identifikation von Risikopatienten finden nicht bei jeder Untersuchung statt. Eine podologische Versorgung generell bei Erstdiagnose des Diabetes könnte dazu beitragen, die Primär-Prävention zu verbessern. Das sagen 86 Prozent der Ärzte. Podologische Fußpflege wird jedoch meist nur empfohlen, wenn auch ein Rezeptanspruch besteht. Müssen Betroffene die Kosten hingegen selbst tragen, bleibt die Empfehlung oftmals aus.
Immer mehr Betroffene
Die Zahl der Menschen mit Diabetes steigt stetig. Aktuell haben in Deutschland etwa 8 Millionen. Menschen einen Typ-2-Diabetes. 32.000 Kinder und Jugendliche sowie 341.000 Erwachsene haben einen Typ-1-Diabetes. Eine Annahme von rund 11,5 Millionen Menschen mit Typ-2-Diabetes in Deutschland im Jahr 2040 (PDF) scheint realistisch. Eine besonders schwerwiegende Komplikation ist das Diabetische Fußsyndrom (DFS).
Das Krankheitsbild entwickelt sich meist nach langjährig bestehendem Diabetes. Es ist gekennzeichnet durch komplexe Abläufe. Dabei spielt das gleichzeitige Bestehen einer diabetischen Nervenschädigung (Polyneuropathie), einer diabetischen Gefäßinsuffizienz (Makro- und Mikroangiopathie) sowie eines geschwächten Immunsystems eine bedeutende Rolle. Schlecht heilende Hautläsionen wie Xerosis oder Callus, die unter diesen Voraussetzungen entstehen, können sich zu Ulzera und schließlich zu Nekrosen entwickeln. Im schlimmsten Fall führen derartige Prozesse zu einer teilweisen oder vollständigen Fuß-Amputation.
Noch immer finden etwa zwei Drittel aller Amputationen bei Menschen mit Diabetes statt. Der Deutsche Gesundheitsbericht Diabetes 2021 spricht von 40.000 bis 50.000 Amputationen pro Jahr, wobei Amputationen bei Menschen mit Diabetes oftmals zu früh oder unnötig erfolgen. Vier von fünf Amputationen könnten laut einer Studie durch rechtzeitige Prävention und entsprechendes Risikomanagement vermieden werden.
Prävention noch immer lückenhaft
Bei der Prävention sind die Betroffenen selbst sowie ihre Angehörigen gefragt: Sie sollten zum Beispiel der Fußgesundheit mit vorbeugenden Maßnahmen wie dem richtigen Schuhwerk, der täglichen Inspektion der Füße und der intensiven Fußpflege aktiv werden. Risikobewusstsein und Verhalten der Patient*innen haben größten Einfluss auf die Ergebnisse, wenn es darum geht, Fußkomplikationen zu verhindern. Darüber besteht laut aktuellem „Gehwol Diabetes-Report“ Einigkeit innerhalb der Ärzteschaft.
Beim Risikobewusstsein und dem Vorsorgeverhalten der Patient*innen hapert es jedoch – obwohl 23 Prozent der Betroffenen als Risikopatient*innen für ein DFS gelten. Auch das zeigt der „Gehwol Diabetes-Report“, der alle zwei Jahre veröffentlicht. Risikofaktoren wie Neuropathie (30 %), Mikroangiopathie (21 %), Makroangiopathie (19 %), Hauttrockenheit (52 %), Hornhautschwielen (46 %), Druckfehlbelastungen (40 %), eingeschränkte Gelenkmobilität (26 %) sowie Fuß- oder Nagelpilz (37 %) sind weit verbreitet.
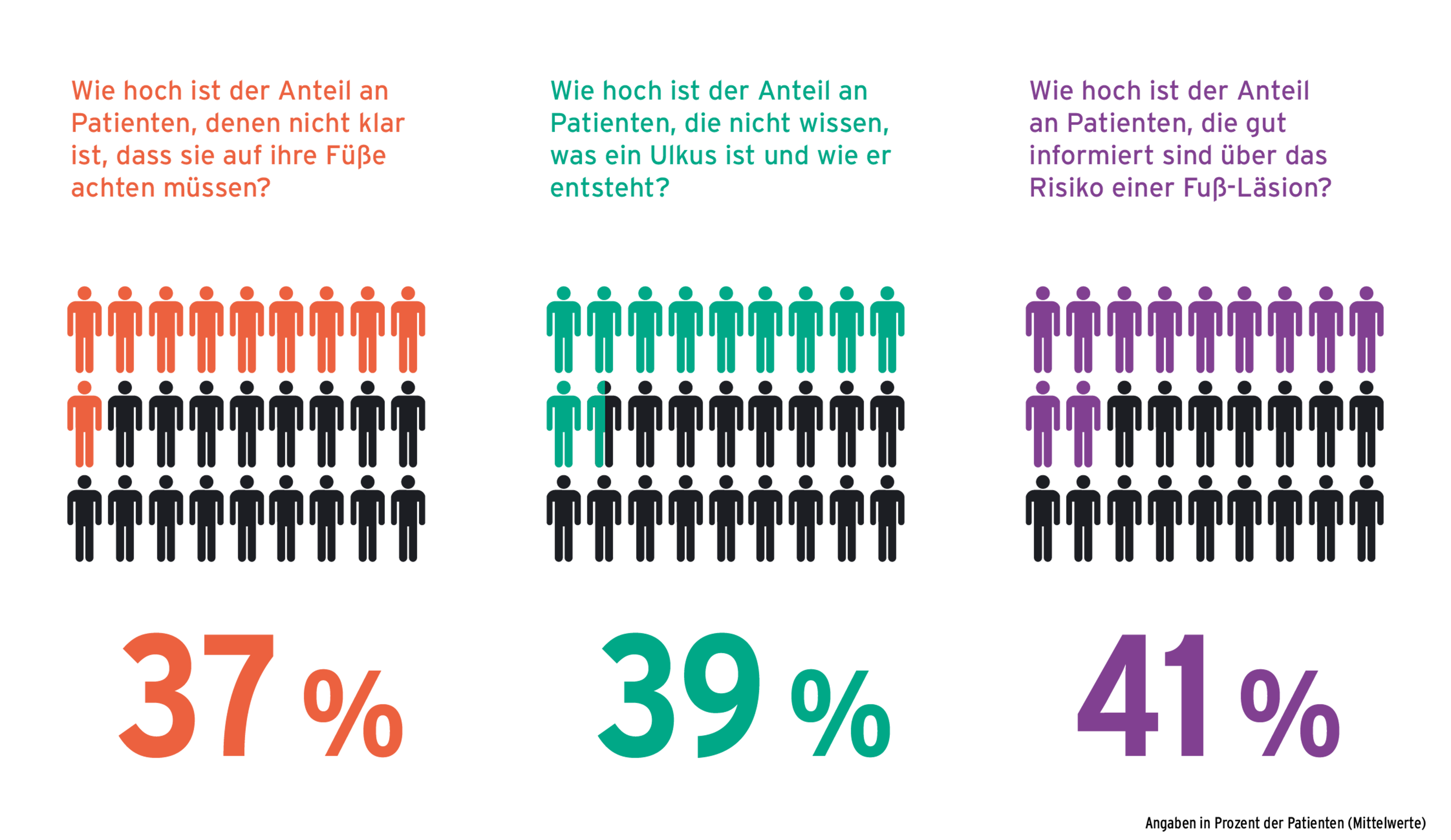
Über die Gefahren, die von diesen Symptomen ausgehen, wissen allerdings laut Schätzung der im Report befragten Ärzt*innen viele Betroffene noch immer nicht Bescheid. 37 Prozent der Patient*innen ist nicht klar, dass sie auf ihre Füße achten müssen (zum Vergleich 2017: 38 %; 2019: 33 %). 39 Prozent der Betroffenen wissen nicht, was ein Ulkus ist und wie er entsteht (2017: 56 %, 2019: 39 %). Insgesamt sind weniger als die Hälfte der Menschen mit Diabetes nach Einschätzung ihrer Ärzt*innen gut informiert und wissen über die Risiken einer Fuß-Läsion Bescheid. Angesichts dieser Daten verwundert es nicht, dass nur 21 Prozent der Ärzt*innen ihren Patient*innen ein gutes Bewusstsein speziell für die Fußpflege attestieren. Von 14 Prozent gibt es die Note 5: mangelhaft.
Konkrete Handlungsempfehlungen zur Prävention
Die „Internationale Arbeitsgemeinschaft Diabetischer Fuß“ (IWGDF International Working Group on the Diabetic Foot) hat in ihrer Leitlinie zur Prävention (PDF, Englisch) eine Reihe von Beratungsempfehlungen für das Patientengespräch verabschiedet. Sie sollen das Risikobewusstsein verbessern und das medizinische Fachpersonal dabei unterstützen, die Versorgung von Menschen mit Diabetes und Ulzerationsrisiko zu verbessern. In der Praxis zeigt sich jedoch, dass diese Empfehlungen nur zum Teil und insbesondere nicht bei allen Patient*innen umgesetzt werden. Nur 57 Prozent der Ärzt*innen klären alle Menschen mit Diabetes im Sinne einer frühzeitigen Prävention auf, der Rest nur bei erkennbarem Ulkus-Risiko.
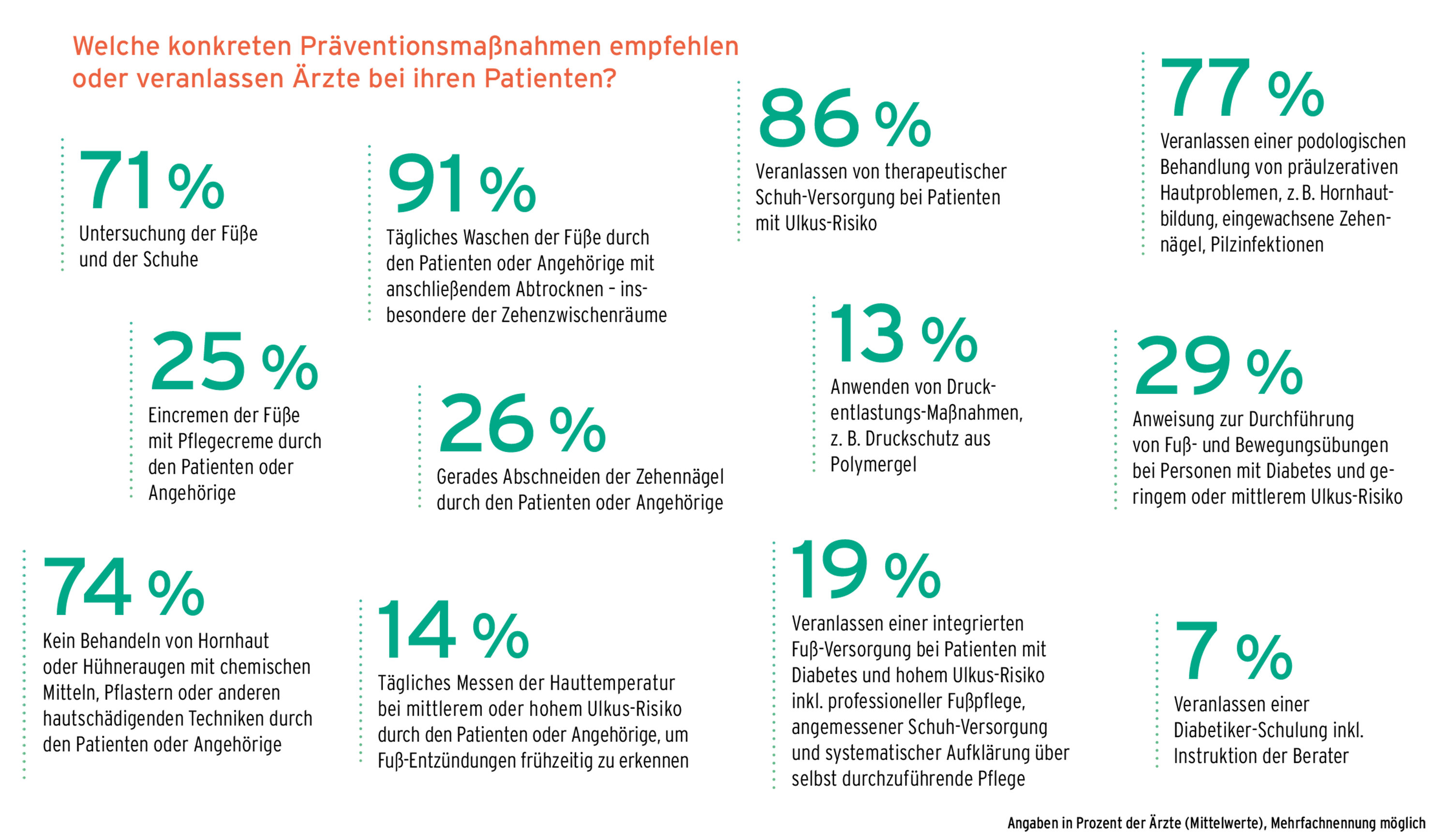
Zu den Pfeilern der Prävention gehört laut Leitlinie u. a. das Veranlassen einer integrierten Fußversorgung bei Patient*innen mit Diabetes und hohem Ulkus-Risiko samt professioneller Fußpflege, angemessener Schuh-Versorgung und systematischer Aufklärung über selbst durchzuführende Pflege. Dieser Empfehlung folgen jedoch laut Diabetes-Report nur 19 Prozent der Behandelnden. Auch andere Empfehlungen werden eher selten berücksichtigt.
So sollen die Füße mit Pflegecreme durch die Patient*innen oder ihre Angehörigen eingecremt werden. Dies wird nur von einem Viertel der Ärzt*innen empfohlen. Zehennägel sollen gerade abgeschnitten werden – dazu rät ebenfalls nur ein Viertel. Dass Patient*innen zumindest ab mittlerem Ulkus-Risiko ihre Hauttemperatur messen sollen, um Entzündungen rechtzeitig zu erkennen, wird sogar nur von 14 Prozent der Ärzt*innen konkret empfohlen oder veranlasst. Nur 13 Prozent weisen auf Druckentlastungsmaßnahmen wie das Verwenden von Druckschutzpolstern aus Polymer-Gel hin. 29 Prozent geben Anweisungen für die Durchführung von Bewegungsübungen.
Der Fußinspektion, Hygiene und konsequenten Druckentlastung durch spezielles orthopädisches Schuhwerk werden im Allgemeinen eine sehr große Bedeutung bei der Prävention zugeschrieben. Entsprechend gut sind diese Maßnahmen in der ärztlichen Beratung etabliert. 71 Prozent empfehlen, Füße und Schuhe zu untersuchen. 91 Prozent weisen auf die Notwendigkeit hin, Füße täglich zu waschen und abzutrocknen, besonders zwischen den Zehen. 86 Prozent veranlassen bei Patient*innen mit Ulkus-Risiko eine therapeutische Schuh-Versorgung.
Frühzeitige podologische Versorgung wünschenswert
Regelmäßige podologische Behandlungen sind ein wesentlicher Bestandteil im Risikomanagement bei Diabetes. Doch nicht einmal die Hälfte der Patient*innen zeigt die Füße auch bei einer podologischen Fachpraxis vor. Dies könnte mitunter daran liegen, dass es erst bei positivem Befund, das heißt erkennbaren Hautproblemen, eine ärztliche Verordnung gibt und nicht sofort bei der Erstdiagnose. Entsprechend empfehlen derzeit 39 Prozent der Ärzt*innen eine podologische Untersuchung nur, wenn ein Rezeptanspruch besteht. Immerhin raten die restlichen 61 Prozent auch dazu, wenn die Patientin oder der Patient die Kosten selbst tragen muss.
Aufklärung ist nicht nur Aufgabe der ärztlichen Fachkreise
Die befragten Ärzt*innen sind sich ihrer beratenden Verantwortung bewusst, das zeigt der „Gehwol Diabetes-Report“. Die Diabetiker-Versorgung ist allerdings meist eine interdisziplinäre Angelegenheit. Ärzt*innen sehen daher auch noch andere Fachkreise in der Verantwortung. Zu ihnen gehören Podolog*innen, Diabetesberater*innen sowie das Fachpersonal in Apotheken. Am Beispiel von Pflegeprodukten, die bei der Fußpflege zuhause zum Einsatz kommen, lässt sich der Nutzen der Netzwerkberatung darstellen. Zwar sind Ärzt*innen allgemein eher zurückhaltend, was das Eincremen der Füße als konkrete Handlungsempfehlung betrifft. Dennoch haben sie eine klare Vorstellung, was ein Pflegemittel leisten muss. Im Vordergrund steht die Wirksamkeit, das sagen 89 Prozent. Dass die Produkte Urea enthalten, die Konzentration jedoch variieren, also bei trockener Haut zum Beispiel 10 Prozent betragen sollte, bei übermäßiger Hornhaut mehr, wird von den meisten Ärzten vermittelt.
Dass es vorteilhaft ist, ureahaltige Formulierungen in je nach Einsatzgebiet unterschiedlichen Dosierungen anzuwenden, bestätigt auch eine aktuelle Untersuchung. Sie kommt jedoch auch zu dem Schluss, dass hinsichtlich der Anwendung von Urea zur Prävention diabetischer Fußkomplikationen noch mehr Evidenz nötig ist – eine Einschätzung, die 43 Prozent der Ärzt*innen teilen. Zumal die gewünschte Wirksamkeit nicht nur von Urea abhängt, sondern von der Gesamtformulierung, aus der sich weitere sinnvolle Effekte für Menschen mit Diabetes ergeben können. Bei der Auswahl geeigneter Pflegeprodukte mit positivem Einfluss auf die Hautdurchblutung könne das Fachpersonal in Apotheken und Podologie-Praxen helfen.
Optimierungschancen für die Prävention
Eine Stärkung der interdisziplinären Behandlung und Beratung bietet Potenzial, um Fortschritte bei der Primär-Prävention von Fußproblemen zu erzielen. Diese Schlussfolgerung ist konsequent angesichts der Bedeutung, die Ärzt*innen vor allem der podologischen Behandlung, aber auch der Aufklärung durch geschulte Diabetesberater beimessen.
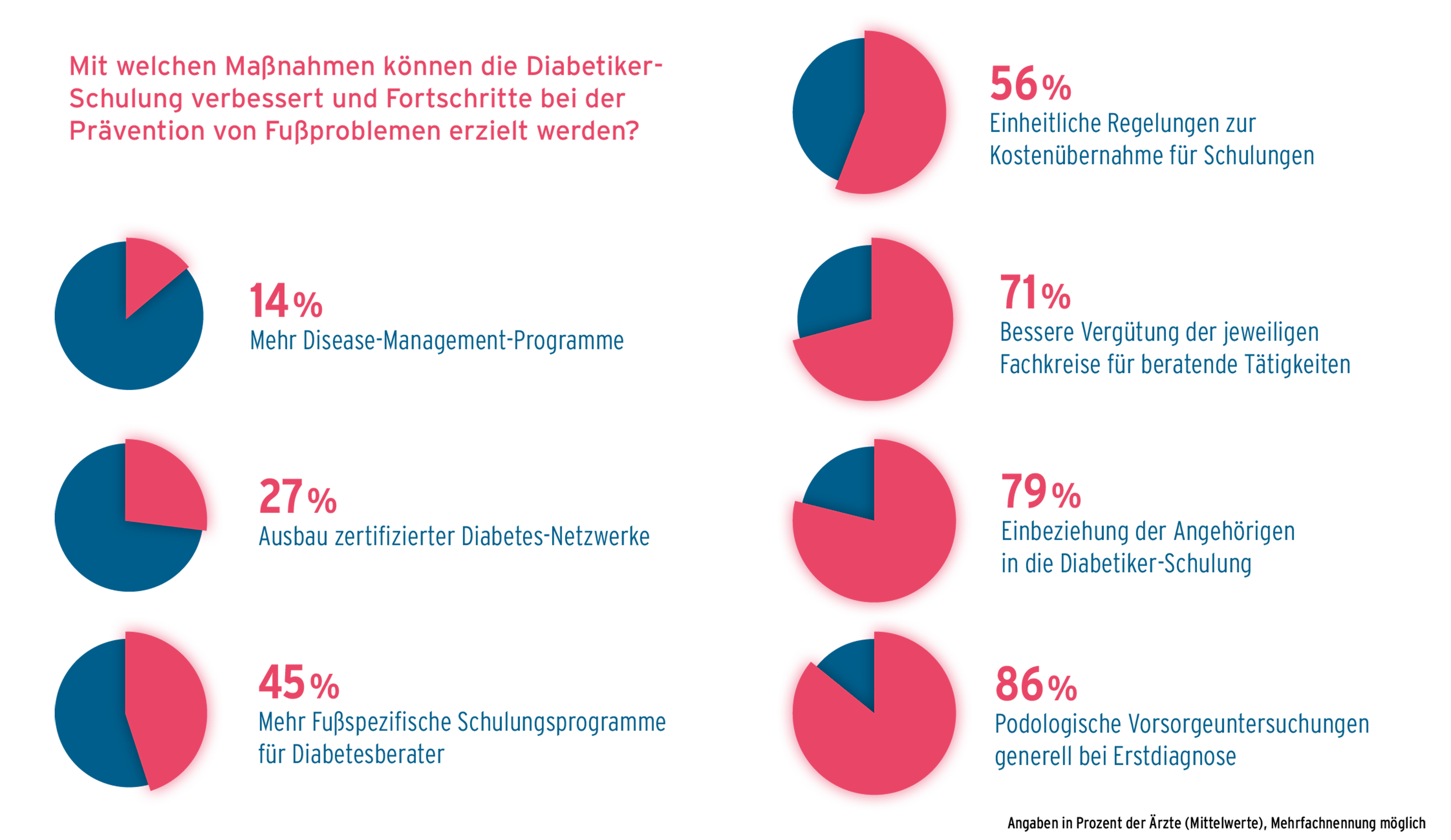
Eine generelle podologische Vorsorgeuntersuchungen bei Erstdiagnose ist ein Ansatz, den die meisten der befragten Ärzt*innen zur Stärkung der Prävention befürworten. 86 Prozent von ihnen vertreten diese Meinung. Auch eine bessere Vergütung der Fachkreise für beratende Tätigkeiten könne hilfreich sein, sagen 71 Prozent. Für die Schulung durch Diabetesberater*innen sollten die Kostenübernahme einheitlich geregelt (56 %) und zudem mehr fußspezifische Fortbildungen für die Leistungserbringer angeboten werden (45 %). Bedarf besteht, denn laut 61 Prozent der Ärzt*innen kommt gerade die Anleitung zu verletzungsfreier Fußpflege in den Schulungen häufig zu kurz. In dem Zusammenhang könnte es auch hilfreich sein, die Angehörigen einzubeziehen. Auf Patientenseite sei jedoch zu beobachten, dass tatsächlich auch nur etwa ein Drittel der Menschen mit überhaupt eine solche Schulung erhält.
Optimierungschancen auch in der Risikodiagnostik
Die beste Beratungsabsicht nützt nichts, wenn Patient*innen vorhandene Vorsorgeangebote nicht in Anspruch nehmen. Das betrifft nicht nur Netzwerkmaßnahmen wie die podologische Konsultation oder die Diabetesgruppen- oder Einzelschulung. Defizite bestehen selbst bei der Wahrnehmung von ärztlichen Kontrolluntersuchungen. Für die Diagnostik wird ein risikoadaptiertes Untersuchungsintervall mit definierten Inhalten empfohlen. Bei Patient*innen ohne Neuropathie sollte die Untersuchung einmal jährlich stattfinden, bei Personen mit Neuropathie einmal alle sechs Monate, bei Neuropathie und Angiopathie (pAVK) oder Fußdeformität einmal alle drei bis sechs Monate und bei Patient*innen mit Neuropathie und Ulkus oder Amputation in der Vorgeschichte einmal alle eins bis drei Monate.
Das Dilemma: Bei Patient*innen mit geringstem Risiko wird das Intervall weitestgehend eingehalten, sagen 71 Prozent der Ärzt*innen. 29 Prozent bestätigen sogar häufigere Untersuchungen. Bis zu 14 Prozent der Ärzt*innen berichten jedoch, dass bei ihnen ausgerechnet die Risikopatienten zum Teil seltener als empfohlen vorstellig werden.
Nicht alle Untersuchungsmaßnahmen entsprechend den Empfehlungen
Dies ist insofern problematisch, weil bei diesen Patient*innen relevante Maßnahmen zur Risikodiagnostik nicht in der angemessenen Regelmäßigkeit durchgeführt werden können. Dazu gehören: gezielte Anamnese, Untersuchung des Hautstatus, der Muskulatur, auf vorliegende Fußdeformitäten und Beweglichkeit, der Hauttemperatur, das Prüfen der Schuhe, Untersuchung der Drucksensibilität, der Vibrationsempfindung sowie der Fußpulse. Die gute Nachricht: Kaum eine Arztpraxis verzichtet auf diese Maßnahmen bei der Untersuchung. Lediglich beim Messen der Hauttemperatur und beim Prüfen der Schuhe sagen 11 Prozent beziehungsweise 9 Prozent, dass sie diese Maßnahmen nicht umsetzen.
Optimale Verhältnisse bestehen dennoch nicht. Denn bei praktisch allen Maßnahmen gibt es einen mehr oder weniger großen Ärzteanteil, nach dessen Angabe die jeweilige Untersuchung nicht – wie empfohlen – bei jedem Kontrolltermin durchgeführt wird. 43 Prozent messen beispielsweise nicht bei jeder Untersuchung die Drucksensibilität mittels einer speziellen Sonde (10-g-Monofilament), 52 Prozent nicht die Vibrationsempfindung (mittels Rydell-Seiffer-Stimmgabel) und 45 Prozent messen nicht bei jedem Termin beidseitig die Fußpulse (A. tibialis posterior, A. dorsalis pedis). Laut Praxisempfehlung der Deutschen Diabetes Gesellschaft gehören aber unter anderem diese Maßnahmen zu jeder Fußuntersuchung.
Sicherheitsdiagnostik auch bei tastbaren Fußpulsen
Fußpulse sind ein möglicher Indikator für das Vorliegen einer Angiopathie (pAVK). Allerdings weist die Praxisempfehlung darauf hin, dass selbst tastbare Fußpulse eine solche nicht ausschließen. Deshalb werden weitere Untersuchungen empfohlen, etwa ein erweiterter Pulsstatus (A. poplitea, A. femoralis) oder das Bestimmen von Indexwerten an Knöchel und Arm (ABI) beziehungsweise an Zehen und Arm (TBI). 13 Prozent der Ärzte folgen dieser Empfehlung grundsätzlich immer, auch wenn Fußpulse tastbar sind. Die Mehrheit (87 %) verzichtet in diesem Fall hingegen auf eine weitere Diagnostik. Sind jedoch keine Fußpulse tastbar, führen 72 % der Ärzt*innen entsprechende Maßnahmen zur Bestimmung eines erweiterten Pulsstatus umgehend durch. 28 Prozent überweisen sofort an einen Spezialisten, etwa zur Durchführung von bildgebenden Verfahren (Ultraschall, MR-/CT-Angiographie).
Hintergrund
Für den Gehwol Diabetes-Report befragen die Meinungsforschungsinstitute IDS und Insight Health 107 Ärzte mit zusammen 2.793 Diabetespatienten. Die aktuelle Erhebung fand von Juni bis August 2021 statt.




